
Inhalt
- Ursachen
- Symptome
- Prüfungen und Tests
- Behandlung
- Ausblick (Prognose)
- Mögliche Komplikationen
- Wann wenden Sie sich an einen Arzt
- Verhütung
- Alternative Namen
- Bilder
- Verweise
- Datum der Überprüfung 8/28/2018
Das Parinaud-Oculoglandular-Syndrom ist ein Augenproblem, das der Konjunktivitis ("Rosa Auge") ähnelt. Meist ist nur ein Auge betroffen. Es tritt bei geschwollenen Lymphknoten und einer Erkrankung mit Fieber auf.
Hinweis: Das Parinaud-Syndrom (auch als Upgaze-Parese bezeichnet) ist eine andere Erkrankung, bei der Sie Schwierigkeiten haben, nach oben zu schauen. Dies kann durch einen Gehirntumor verursacht werden und erfordert eine sofortige Bewertung durch Ihren Arzt.
Ursachen
Das Parinaud-Oculoglandular-Syndrom (POS) wird durch eine Infektion mit Bakterien, Viren, Pilzen oder Parasiten verursacht.
Die häufigsten Ursachen sind Katzenkratzkrankheit und Tularämie (Kaninchenfieber). Die Bakterien, die beide Zustände verursachen, können das Auge infizieren. Die Bakterien können direkt in das Auge eindringen (an einem Finger oder einem anderen Gegenstand) oder Lufttröpfchen, die die Bakterien tragen, können auf dem Auge landen.
Andere Infektionskrankheiten können sich auf dieselbe Weise oder durch die Blutbahn zum Auge ausbreiten.
Symptome
Zu den Symptomen gehören:
- Rotes, gereiztes und schmerzendes Auge (sieht aus wie "rosa Auge")
- Fieber
- Allgemein schlechtes Gefühl
- Vermehrtes Reißen (möglich)
- Schwellung der nahe gelegenen Lymphdrüsen (oft vor dem Ohr)
Prüfungen und Tests
Eine Prüfung zeigt:
- Fieber und andere Anzeichen von Krankheit
- Rotes, zartes, entzündetes Auge
- Zarte Lymphknoten können vor dem Ohr vorhanden sein
- Es können Wucherungen (Bindehautknoten) auf der Innenseite des Augenlids oder im Weiß des Auges auftreten
Blutuntersuchungen werden durchgeführt, um die Infektion zu überprüfen. Die Anzahl der weißen Blutkörperchen kann je nach Ursache der Infektion hoch oder niedrig sein.
Ein Bluttest zur Überprüfung der Antikörperspiegel ist die Hauptmethode, mit der viele der POS-Infektionen diagnostiziert werden. Andere Tests können umfassen:
- Biopsie des Lymphknotens
- Laborkultur von Augenflüssigkeiten, Lymphknotengewebe oder Blut
Behandlung
In Abhängigkeit von der Ursache der Infektion können Antibiotika hilfreich sein. In seltenen Fällen kann eine Operation erforderlich sein, um das infizierte Gewebe zu entfernen.
Ausblick (Prognose)
Der Ausblick hängt von der Ursache der Infektion ab. Wenn die Diagnose früh gestellt wird und die Behandlung sofort beginnt, kann das Ergebnis des POS sehr gut sein.
Mögliche Komplikationen
Schwerwiegende Komplikationen sind selten.
Die Bindehautknoten können während des Heilungsprozesses manchmal Wunden (Geschwüre) bilden. Die Infektion kann sich auf nahe gelegene Gewebe oder in den Blutkreislauf ausbreiten.
Wann wenden Sie sich an einen Arzt
Sie sollten Ihren Anbieter anrufen, wenn Sie ein rotes, gereiztes, schmerzhaftes Auge entwickeln.
Verhütung
Häufiges Händewaschen kann die Wahrscheinlichkeit verringern, dass Sie POS erhalten. Vermeiden Sie es, von einer Katze, nicht einmal von einer gesunden Katze, zerkratzt zu werden. Sie können Tularämie vermeiden, indem Sie keinen Kontakt mit Wildkaninchen, Eichhörnchen oder Zecken haben.
Alternative Namen
Katzenkratzkrankheit; Okuloglanduläres Syndrom
Bilder
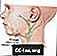
Geschwollene Lymphknoten
Verweise
Bowling B, Konjunktiva. In: Bowling B, Hrsg. Kanskis Klinische Augenheilkunde. 8. ed. Philadelphia, PA: Elsevier; 2016: Kapitel 5.
Gruzensky WD. Parinaud-okuloglanduläres Syndrom. In: Mannis MJ, Holland EJ, Hrsg. Hornhaut. 4. ed. Philadelphia, PA: Elsevier; 2017: Kap. 45.
Rolain J-M, Raoult D. Bartonella Infektionen. In: Goldman L, Schafer AI, Hrsg. Goldman-Cecil-Medizin. 25. Ausgabe Philadelphia, PA: Elsevier Saunders; 2016: Kapitel 315.
Rubenstein JB, Spektor T. Konjunktivitis: Infektiös und nicht infektiös. In: Yanoff M, Duker JS, Hrsg. Augenheilkunde. 5. ed. Philadelphia, PA: Elsevier; 2019: Kap. 4.6.
Datum der Überprüfung 8/28/2018
Aktualisiert durch: Franklin W. Lusby, MD, Augenarzt, Lusby Vision Institute, La Jolla, CA. Ebenfalls besprochen von David Zieve, MD, MHA, Ärztlicher Direktor, Brenda Conaway, Leitender Direktor und der A.D.A.M. Redaktion.