
Inhalt
- Ursachen
- Symptome
- Prüfungen und Tests
- Behandlung
- Ausblick (Prognose)
- Mögliche Komplikationen
- Wann wenden Sie sich an einen Arzt
- Verhütung
- Alternative Namen
- Patientenanweisungen
- Bilder
- Verweise
- Überprüfungsdatum 7/28/2018
Lungenentzündung ist entzündetes oder geschwollenes Lungengewebe aufgrund einer Infektion mit einem Keim.
Mykoplasmenpneumonie wird durch die Bakterien verursacht Mycoplasma pneumoniae (M pneumoniae).
Diese Art von Lungenentzündung wird auch als atypische Lungenentzündung bezeichnet, da sich die Symptome aufgrund anderer üblicher Bakterien von denen der Lungenentzündung unterscheiden.
Ursachen
Eine Mycoplasma-Pneumonie betrifft in der Regel Personen unter 40 Jahren.
Menschen, die in überfüllten Gegenden wie Schulen und Obdachlosenheimen leben oder arbeiten, haben eine hohe Chance, diesen Zustand zu bekommen. Aber viele Menschen, die krank werden, haben keine bekannten Risikofaktoren.
Symptome
Die Symptome sind oft mild und treten über 1 bis 3 Wochen auf. Sie können bei manchen Menschen schwerer werden.
Häufige Symptome sind eine der folgenden:
- Brustschmerz
- Schüttelfrost
- Husten, normalerweise trocken und nicht blutig
- Starkes Schwitzen
- Fieber (kann hoch sein)
- Kopfschmerzen
- Halsschmerzen
Weniger häufige Symptome sind:
- Ohrenschmerzen
- Augenschmerzen oder Schmerzen
- Muskelschmerzen und Gelenksteifigkeit
- Halsklumpen
- Schnelles Atmen
- Hautverletzungen oder Hautausschlag
Prüfungen und Tests
Personen mit Verdacht auf eine Lungenentzündung sollten eine vollständige medizinische Beurteilung erhalten. Es ist für Ihren Arzt möglicherweise schwierig zu sagen, ob Sie an einer Lungenentzündung, Bronchitis oder einer anderen Infektion der Atemwege leiden. Daher benötigen Sie möglicherweise eine Röntgenaufnahme der Brust.
Je nachdem, wie stark Ihre Symptome sind, können andere Tests durchgeführt werden, darunter:
- Komplettes Blutbild (CBC)
- Bluttests
- Bronchoskopie (selten benötigt)
- CT-Scan der Brust
- Messung von Sauerstoff und Kohlendioxid im Blut (arterielle Blutgase)
- Nasen- oder Rachenabstrich zur Überprüfung auf Bakterien
- Offene Lungenbiopsie (nur bei sehr schweren Erkrankungen, wenn die Diagnose nicht aus anderen Quellen gestellt werden kann)
- Sputum-Tests zur Überprüfung auf Mykoplasmen
In vielen Fällen ist es nicht erforderlich, die spezifische Diagnose vor Beginn der Behandlung zu stellen.
Behandlung
Um sich besser zu fühlen, können Sie diese Selbsthilfemaßnahmen zu Hause ergreifen:
- Kontrollieren Sie Ihr Fieber mit Aspirin, NSAIDs (wie Ibuprofen oder Naproxen) oder Paracetamol. Geben Sie Kindern kein Aspirin, da dies zu einer gefährlichen Krankheit führen kann, die als Reye-Syndrom bezeichnet wird.
- Nehmen Sie KEINE Medikamente gegen Husten ein, ohne vorher mit Ihrem Anbieter gesprochen zu haben. Hustenmedikamente können es für Ihren Körper schwieriger machen, den zusätzlichen Auswurf zu husten.
- Trinken Sie viel Flüssigkeit, um die Sekretion zu lösen und den Schleim zu fördern.
- Holen Sie sich viel Ruhe. Lassen Sie jemanden anderen Hausarbeit erledigen.
Antibiotika werden zur Behandlung von atypischer Pneumonie eingesetzt:
- Sie können Antibiotika auch zu Hause mit dem Mund einnehmen.
- Wenn Ihr Zustand schwer ist, werden Sie wahrscheinlich in ein Krankenhaus eingeliefert. Dort erhalten Sie Antibiotika über eine Vene (intravenös) sowie Sauerstoff.
- Antibiotika können 2 Wochen oder länger verwendet werden.
- Beenden Sie alle Antibiotika, die Ihnen verschrieben wurden, auch wenn Sie sich besser fühlen. Wenn Sie das Arzneimittel zu früh absetzen, kann die Lungenentzündung wiederkehren und möglicherweise schwieriger zu behandeln sein.
Ausblick (Prognose)
Die meisten Menschen erholen sich vollständig ohne Antibiotika, obwohl Antibiotika die Genesung beschleunigen können. Bei unbehandelten Erwachsenen können Husten und Schwäche bis zu einem Monat andauern. Die Erkrankung kann bei älteren Erwachsenen und bei Menschen mit geschwächtem Immunsystem schwerwiegender sein.
Mögliche Komplikationen
Komplikationen, die sich daraus ergeben können, sind:
- Ohr-Infektion
- Hämolytische Anämie, ein Zustand, bei dem nicht genug rote Blutkörperchen im Blut vorhanden sind, weil der Körper sie zerstört
- Hautausschläge
Wann wenden Sie sich an einen Arzt
Wenden Sie sich an Ihren Provider, wenn Sie Fieber, Husten oder Atemnot haben. Es gibt viele Ursachen für diese Symptome. Der Anbieter muss eine Lungenentzündung ausschließen.
Rufen Sie auch an, wenn bei Ihnen diese Art von Lungenentzündung diagnostiziert wurde und sich Ihre Symptome nach einer Besserung verschlechtern.
Verhütung
Waschen Sie sich oft die Hände, und lassen Sie andere Leute um sich herum dasselbe tun.
Wenn Ihr Immunsystem schwach ist, halten Sie sich von Massen fern. Bitten Sie Besucher, die erkältet sind, um eine Maske zu tragen.
Nicht rauchen. Wenn Sie dies tun, erhalten Sie Hilfe zum Beenden.
Holen Sie sich jedes Jahr eine Grippeimpfung. Fragen Sie Ihren Anbieter, ob Sie einen Pneumonie-Impfstoff benötigen.
Alternative Namen
Gehende Lungenentzündung; In der Gemeinschaft erworbene Pneumonie - Mykoplasmen; In der Gemeinschaft erworbene Pneumonie - atypisch
Patientenanweisungen
- Lungenentzündung bei Erwachsenen - Entlastung
Bilder
Lunge
Erythema multiforme, kreisrunde Läsionen - Hände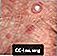
Erythema multiforme, Zielverletzungen in der Handfläche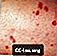
Erythema multiforme am Bein
Exfoliation nach Erythrodermie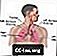
Atmungssystem
Verweise
Baum SG. Mykoplasmeninfektionen. In: Goldman L, Schafer AI, Hrsg. Goldman-Cecil-Medizin. 25. Ausgabe Philadelphia, PA: Elsevier Saunders; 2016: Kapitel 317.
Holzman RS, Simberkoff MS. Mycoplasma pneumoniae und atypische Pneumonie. In: Bennett JE, Dolin R, Blaser MJ, Hrsg. Mandell, Douglas und Bennetts Prinzipien und Praxis von Infektionskrankheiten, aktualisierte Auflage. 8. ed. Philadelphia, PA: Elsevier Saunders; 2015: Kapitel 185.
Torres A, Menéndez R, Wunderink RG. Bakterielle Pneumonie und Lungenabszess. In: Broaddus VC, Mason RJ, Ernst JD ua, Hrsg. Murray und Nadels Lehrbuch der Atemwegsmedizin. 6. Auflage Philadelphia, PA: Elsevier Saunders; 2016: Kapitel 33.
Überprüfungsdatum 7/28/2018
Aktualisiert von: Denis Hadjiliadis, MD, MHS, Paul F. Harron, jr. Juniorprofessor für Medizin, Lungen-, Allergie- und Intensivmedizin, Perelman School of Medicine, Universität Pennsylvania, Philadelphia, PA. Ebenfalls besprochen von David Zieve, MD, MHA, Ärztlicher Direktor, Brenda Conaway, Leitender Direktor und der A.D.A.M. Redaktion.