
Inhalt
Multiple Sklerose (MS) verursacht häufig Sehstörungen, einschließlich Optikusneuritis - eine Beeinträchtigung des Sehnervs, die visuelle Eingaben im Auge erkennt und entsprechende Nachrichten an das Gehirn sendet. Multiple Sklerose ist die häufigste Ursache für Optikusneuritis , obwohl nicht der einzige, und der Augenzustand kann das erste Symptom sein, dass Sie diese Autoimmunerkrankung haben.Normalerweise verschwindet die Optikusneuritis von selbst, aber Sie können auch nach einer Besserung einer Episode einen anhaltenden Sehverlust haben. Die Behandlung kann die Genesung beschleunigen und den verbleibenden Sehverlust minimieren.
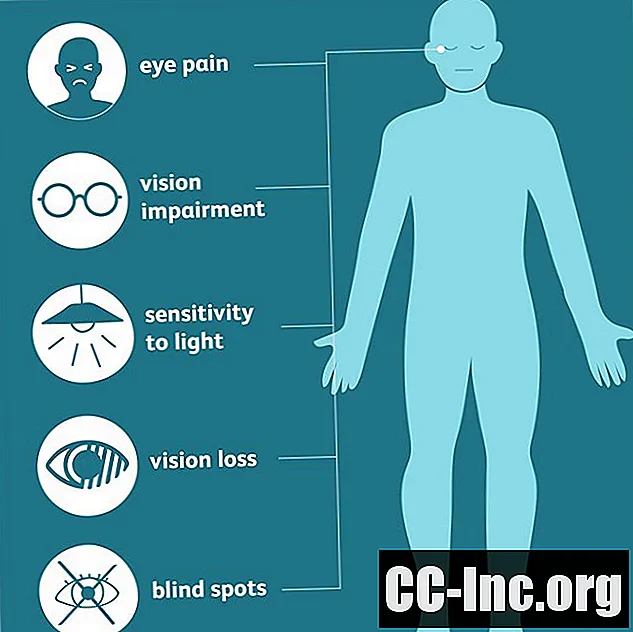
Symptome
Optikusneuritis tritt normalerweise ziemlich schnell auf und kann innerhalb weniger Tage oder Wochen Augenschmerzen und Sehverlust verursachen. Es betrifft oft ein Auge, aber es kann beide betreffen.
Sie können allein oder im Rahmen einer MS-Exazerbation (Rückfall) eine Optikusneuritis erleben.
Häufige Symptome einer Optikusneuritis sind:
- Augenschmerzen, was schlimmer ist, wenn Sie Ihr Auge (oder Ihre Augen) bewegen. Der Schmerz lässt normalerweise nach ein paar Tagen nach.
- Sehbeeinträchtigung: Dies kann sich mit verschwommenem oder verschwommenem Sehen und Leseschwierigkeiten manifestieren. Es dauert normalerweise länger als Augenschmerzen.
- Photophobie (Lichtempfindlichkeit)
- Sehkraftverlust: Während eines Anfalls von Optikusneuritis kann der Verlust des Sehvermögens in den betroffenen Augen erheblich sein, aber eine vollständige Blindheit ist nicht häufig.
- Tote Winkel: Möglicherweise haben Sie ein Skotom, das ein blinder Fleck in der Mitte Ihres Gesichtsfeldes ist. Möglicherweise bemerken Sie ein Skotom nicht, insbesondere wenn Sie es ringsum sehen können, aber Ihr Arzt kann dies häufig bei Ihrer Sehuntersuchung feststellen.
Denken Sie daran, dass Sie beim ersten Auftreten von Augenschmerzen oder Sehstörungen sofort einen Arzt aufsuchen sollten.
Nach Auflösung Ihrer Optikusneuritis
Während Sie möglicherweise eine vollständige Verbesserung Ihrer Symptome haben, ist es auch möglich, dass das, was Sie während einer Exazerbation erlebt haben, nicht vollständig verschwindet. Ihre Sicht kann an manchen Tagen besser sein als an anderen, und dies ist bei MS sehr häufig.
Leider ist es unmöglich vorherzusagen, um wie viel Sie sich verbessern werden oder ob Sie sich überhaupt verbessern werden.
Ursachen
Neuromyelitis optica, auch als Devic-Krankheit bekannt, ist eine Art von Demyelinisierungsstörung, die vorwiegend die Sehnerven und das Rückenmark betrifft. Im Vergleich zu MS-bedingter Optikusneuritis weisen Patienten mit Morbus Devic tendenziell eine schwerwiegendere Darstellung und eine häufigere bilaterale Beteiligung auf.
Entzündung und Demyelinisierung
Eine Optikusneuritis tritt aufgrund einer Entzündung und einer daraus resultierenden Demyelinisierung des Sehnervs (auch als zweiter Hirnnerv oder Hirnnerv zwei bekannt) auf. Demyelinisierung ist der Verlust von Myelin, einer schützenden Fettschicht, die die Nerven isoliert und eine effizientere Funktion ermöglicht . Ohne sie werden elektrische Nachrichten (einschließlich solcher, die sich auf das Sehen beziehen) langsam übertragen.
Löst aus
Nach einem Anfall von Optikusneuritis tritt häufig ein Sehverlust auf, der auftritt, wenn Ihre Körpertemperatur steigt, z. B. bei Fieber oder in einem heißen Klima. Dies ist Teil des Uhthoff-Phänomens, bei dem sich die MS-Symptome verschlechtern, die bei wärmeren Körpertemperaturen auftreten können.
Eine Infektion oder Stress kann bei Patienten mit Optikusneuritis auch zu einer vorübergehenden Verschlechterung des Sehvermögens führen.
Diagnose
Es gibt viele Sehstörungen, die bei MS auftreten können, und sie hängen nicht alle mit Optikusneuritis zusammen. Ihr Arzt kann Optikusneuritis häufig anhand Ihrer Symptome und Ihrer körperlichen Untersuchung feststellen.
Ihre Augenuntersuchung kann Ihre Sehschärfe (wie gut Sie sehen) anhand einer Sehtafel messen, die Buchstaben oder Formen enthält. Ihr Arzt wird auch Ihre Gesichtsfelder untersuchen, um ein Skotom oder einen anderen Gesichtsfeldschnitt zu identifizieren.
Eine Untersuchung Ihres Auges mit einem Ophthalmoskop - einem Instrument, mit dem Ihr Arzt Strukturen hinter Ihrer Pupille erkennen kann - kann dabei helfen, Entzündungen und Schwellungen zu identifizieren, die häufig bei Optikusneuritis auftreten. Dies ist ein nicht-invasiver Test und es tut nicht weh.
Manchmal müssen Sie Ihre Pupillen möglicherweise mit medizinischen Augentropfen erweitern, um den Sehnerv und die nahe gelegenen Blutgefäße besser sichtbar zu machen.
Wenn Ihr Arzt befürchtet, dass Sie andere Läsionen in Ihrem Gehirn haben könnten, benötigen Sie möglicherweise eine Magnetresonanztomographie (MRT) des Gehirns, insbesondere wenn die Ursache Ihrer Optikusneuritis nicht bekannt ist. In einigen Fällen kann eine Gadolinium-verstärkte MRT des Gehirns und des Sehnervs eine Optikusneuritis identifizieren.
Eine VEP-Untersuchung (Visual Evoked Potential) kann die Funktion und Kommunikation zwischen Sehnerv und Gehirn beurteilen. Und eine Lumbalpunktion (Wirbelsäulenhahn) kann entzündliche Veränderungen identifizieren, um MS von anderen Ursachen für Optikusneuritis zu unterscheiden.
Dilatation des Schülers zur AugenuntersuchungDifferentialdiagnosen
Obwohl MS die häufigste Ursache für Optikusneuritis ist, können andere entzündliche Erkrankungen wie Lupus vermutet werden. Eine Infektion wie Hepatitis ist zwar seltener, kann jedoch eine Optikusneuritis in einem oder beiden Augen verursachen.
Ihr Arzt wird die oben genannten Tests (und möglicherweise auch andere) verwenden, um eine eindeutige Diagnose zu erhalten.
Andere Ursachen für OptikusneuritisBehandlung
Es ist schwer vorherzusagen, wie sich die Optikusneuritis entwickelt und ob sie sich ohne Behandlung bessert oder nicht. Aus diesem Grund wird die Behandlung eines MS-Rückfalls normalerweise eingeleitet, sobald bei jemandem eine Optikusneuritis diagnostiziert wird. Diese Behandlungen können dazu beitragen, die Genesung zu beschleunigen und den Grad der Behinderung zu verringern.
Eine vollständige oder fast vollständige Wiederherstellung dauert in der Regel einige Monate. Wie bei vielen Symptomen einer MS-Exazerbation kann es jedoch zu Resteffekten kommen.
MS-Rückfälle werden im Allgemeinen mit mehreren Tagen intravenösem (IV) Solu-Medrol, einem Steroid, behandelt. In einigen Fällen folgt eine orale Steroidverjüngung. In schweren Fällen kann die Plasmapherese zur Behandlung einer MS-Exazerbation eingesetzt werden. Krankheitsmodifizierende Behandlungen (DMTs) werden zur Vorbeugung von MS-Exazerbationen und -Progressionen eingesetzt.
Ein Wort von Verywell
Denken Sie daran, dass Optikusneuritis der Hauptfaktor sein kann, der Sie am Fahren hindert - und dies kann eine große Veränderung in Ihrem Leben sein. Wenn Sie sich an Ihre MS anpassen, suchen Sie unbedingt nach Unterstützungsdiensten in Ihrer Region oder über nationale Organisationen, damit Sie die Hilfe erhalten, die Sie für Ihr tägliches Leben benötigen.